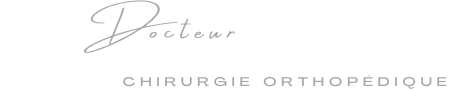CONTEXTE
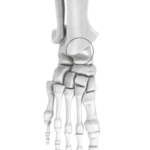
L’articulation talo crurale ou articulation de la cheville est composée des surfaces articulaires du tibia en haut et médialement, de la fibula latéralement et du talus en bas. Ces 3 surfaces articulaires sont recouvertes de cartilage, un tissu glissant et non innervé permettant à l’articulation de bouger.
L’articulation de la cheville est une articulation très mobile et sujette à beaucoup de contraintes mécaniques. Son usure est parfois précipitée par des pathologies intercurrentes telles que les entorses à répétitions, les fractures ou les arthrites rhumatoïdes.
L’usure de ce cartilage est appelée arthrose. En s’amincissant il laisse place à l’os sous-jacent innervé en provoquant de l’inflammation et une modification de l’aspect des surfaces osseuses. Cela provoque progressivement des douleurs, un enraidissement et donc des difficultés à la marche.
L’arthrose une fois installée ne guérit pas, elle est irréversible.
À un stade débutant, il faut mettre en place des traitements pour limiter sa progression et diminuer les douleurs. Cela implique très généralement le recours aux infiltrations pour diminuer l’inflammation intra articulaire et apporter du liquide de glissement dans l’articulation (viscosupplémentation).
Lorsque ces traitements médicaux sont dépassés et ne permettent plus de traiter efficacement la douleur, il faut se tourner vers les solutions chirurgicales.
Dans le cas d’une arthrose de cheville résistante au traitement médical, les solutions chirurgicales sont globalement de deux types, l’arthrodèse et la prothèse.


L’intervention est planifiée avec votre chirurgien au cours d’une consultation afin de discuter de la technique la plus adaptée à votre pathologie et à l’abord chirurgical qui sera entrepris.
L’intervention sera également précédée d’une consultation d’anesthésie et d’un bilan préopératoire visant à minimiser le risque de complications postopératoires et une récupération rapide. Ce bilan comporte en général une prise de sang et un bilan cardiovasculaire.
INTERVENTION
Technique plus ancienne et bénéficiant d’un recul très satisfaisant sur ces effets à long terme, l’arthrodèse de cheville consiste à bloquer l’articulation (entre le tibia et le talus) qui est douloureuse dans une position de fonction pour permettre la marche. La fusion totale de cette articulation permet de stopper les douleurs dues au frottement des deux surfaces articulaires abimées.
Cette technique comporte l’inconvénient de bloquer l’articulation mais elle a l’avantage de permettre une fois la fusion articulaire obtenue, la reprise sans douleur des travaux en force.
Comme l’arthrose de cheville est une pathologie chronique provoquant un enraidissement progressif, les mobilités pré opératoires sont souvent limitées, le blocage articulaire post opératoire est donc généralement au second plan car la disparition des douleurs est bénéfique.
L’intervention consiste à retirer le cartilage malade restant dans l’articulation et faire fusionner les 3 surfaces articulaires grâce à un matériel d’ostéosynthèse (des vis ou parfois une plaque).
Si la cheville est peu déformée, une technique arthroscopique est utilisée : par deux cicatrices de quelques millimètres à l’avant de la cheville, on introduit une caméra et des instruments afin de préparer l’articulation pour qu’elle fusionne correctement par la suite. Cela passe par un retrait du cartilage malade restant. Ensuite deux ou trois vis sont introduites du tibia vers le talus par des petites incisions cutanées. Elles permettent de tenir la cheville en place le temps que le corps puisse fusionner l’articulation.
Si l’arthrose a déformé la cheville de manière importante, il faut corriger l’axe de l’articulation avant de la faire fusionner. L’intervention suit donc les mêmes principes mais nécessite une ouverture chirurgicale de l’articulation par une cicatrice à l’avant de la cheville. Généralement la correction d’axe nécessite une tenue plus importante, on utilise donc une plaque plutôt que des vis seules.
Ce temps de fusion total est généralement de 6 semaines, durant cette période l’appui sur la cheville est interdit.
L’intervention dure en moyenne 1h30 et peut se réaliser sous anesthésie du bas du corps (rachi-anesthésie) ou anesthésie générale. Votre médecin anesthésiste vous proposera le type d’anesthésie le plus adapté à votre état de santé lors de la consultation pré anesthésique.
L’alternative est la prothèse de cheville, cette intervention n’est néanmoins pas envisageable pour tous les patients et elle nécessite souvent une rééducation longue. Le problème de cette chirurgie prothétique repose sur l’usure parfois précoce des implants nécessitant parfois une arthrodèse secondaire. Elle a néanmoins l’avantage de conserver la mobilité de la cheville.
RÉÉDUCATION POSTOPÉRATOIRE
Dans le cadre d’une arthrodèse l’appui n’est pas autorisé sur le membre opéré durant 6 semaines.
Les déplacements se font donc à l’aide de béquilles sans poser le pied opéré. Le risque de phlébite doit donc être prévenu par une anticoagulation quotidienne.
La sortie pour le domicile se fait le lendemain.
Sauf cas particulier, il n’est pas nécessaire d’aller en centre de rééducation.
RISQUES ET COMPLICATIONS
En plus des risques communs à toute intervention chirurgicale et des risques liés à l’anesthésie, il est possible que la zone opérée saigne après l’intervention et qu’il se forme un hématome. Très majoritairement traité médicalement (glaçage, marche), un hématome très volumineux peu très rarement nécessiter une évacuation ou une transfusion sanguine.
La survenue d’une infection, bien que rare (risque inférieur à 1 % dans la littérature), est une complication sévère pouvant nécessiter un nettoyage au bloc opératoire ainsi qu’un traitement antibiotique de longue durée.
Un petit caillot sanguin peut se coincer dans les veines de la jambe provoquant une phlébite. Afin de prévenir cette complication, un traitement anticoagulant est prescrit pendant la durée de la décharge.
Il arrive parfois qu’une zone limitée à l’avant du pied reste moins sensible quelques semaines à quelques mois en post opératoire lié à la cicatrice pouvant parfois léser des petites fibres nerveuses sensitives.
Enfin, il existe un risque d’absence de fusion des surfaces articulaires, ce risque est favorisé par un état vasculaire et osseux précaire avant l’intervention. Cette complication peut nécessiter une nouvelle intervention avec la mise en place de greffe osseuse pour stimuler la fusion.
Tous ces risques diminuent lors de l’utilisation de techniques arthroscopiques dites moins invasives, dès que cela sera possible elle sera donc utilisée.
EN BREF









© 2025 par Dr Lou Lequeuche | Mentions légales