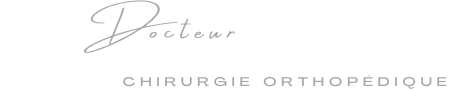CONTEXTE
L’entorse de cheville est une pathologie extrêmement fréquente.
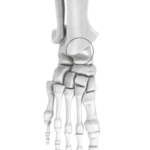
Elle survient le plus souvent en mécanisme de torsion (varus equin) et entraîne des lésions plus ou moins importantes du plan ligamentaire collatéral externe.
Ce plan ligamentaire unit la malléole externe au talus et au calcanéum.
Il est composé de trois ligaments : le talo-fibulaire postérieur (le plus résistant), le calcanéo-fibulaire s’y trouvant au milieu et le talo-fibulaire antérieur, le plus grêle, se trouvant à l’avant de la cheville.
La gestion post traumatique d’une entorse vise à renforcer ce plan ligamentaire afin qu’il puisse cicatriser pour éviter la récidive.
Elle passe par un premier temps d’immobilisation par attelle puis par une rééducation adaptée.
Le mauvais traitement d’une entorse peut amener à une faillite du plan ligamentaire externe et donc des entorses à répétition, c’est ce qu’on appelle l’instabilité chronique de cheville.
L’instabilité de cheville est le deuxième plus grand pourvoyeur d’arthrose de cheville après les fractures, il est donc impératif de traiter cette instabilité si elle est décelée avant le stade arthrosique.
Dans un contexte d’entorses de cheville à répétition malgré une rééducation bien conduite, il faut vérifier la bonne cicatrisation du plan collatéral externe. L’examen de choix est l’IRM.
Une rupture du ligament talo-fibulaire antérieur et calcanéo-fibulaire peut être diagnostiqué, c’est à ce moment-là qu’il faudra se poser la question d’une chirurgie de reconstruction de ces ligaments.
Toute intervention chirurgicale est planifiée avec votre chirurgien au cours d’une consultation afin de discuter de la technique la plus adapté à votre pathologie et à l’abord chirurgical qui sera entrepris.
L’intervention est également précédée d’une consultation d’anesthésie et d’un bilan préopératoire visant minimiser le risque de complications postopératoires et une récupération rapide.
INTERVENTION
Hormis des cas très particuliers de rupture aiguë, les ligaments collatéraux rompus subissent généralement une fibrose qui empêche leur suture bord-à-bord.
L’intervention vise donc à reconstruire plutôt que de les réparer. Cette intervention est appelée ligamentoplastie anatomique.
L’intervention se déroule lors d’une hospitalisation sur la journée (ambulatoire). La procédure se passe le plus fréquemment sous anesthésie du bas du corps uniquement (rachi-anesthésie).
Le patient est installé sur le dos et plusieurs petites incisions (généralement 4) sont réalisées à l’avant et à la partie latérale de la cheville permettant de passer une caméra (arthroscopie) dans l’articulation et des instruments pour traiter la lésion.
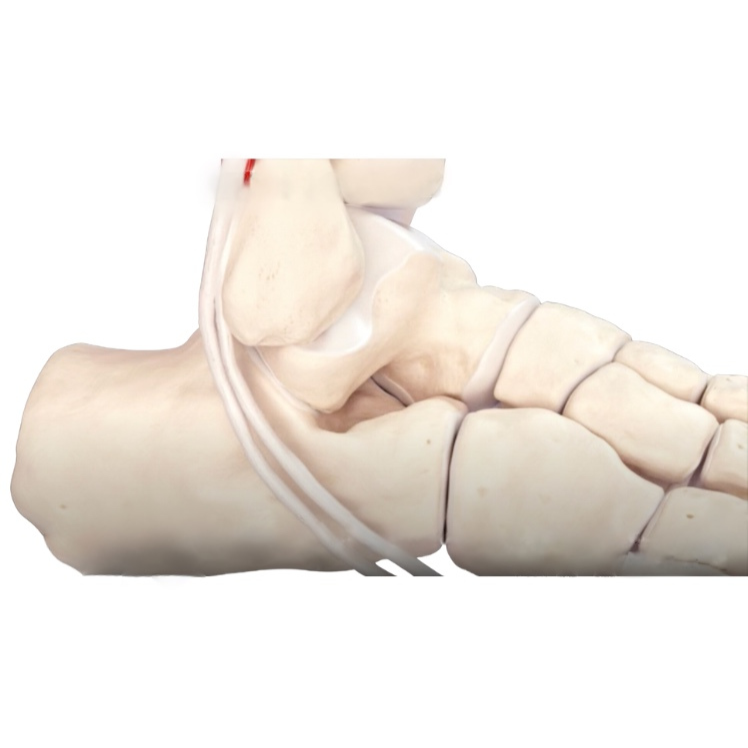
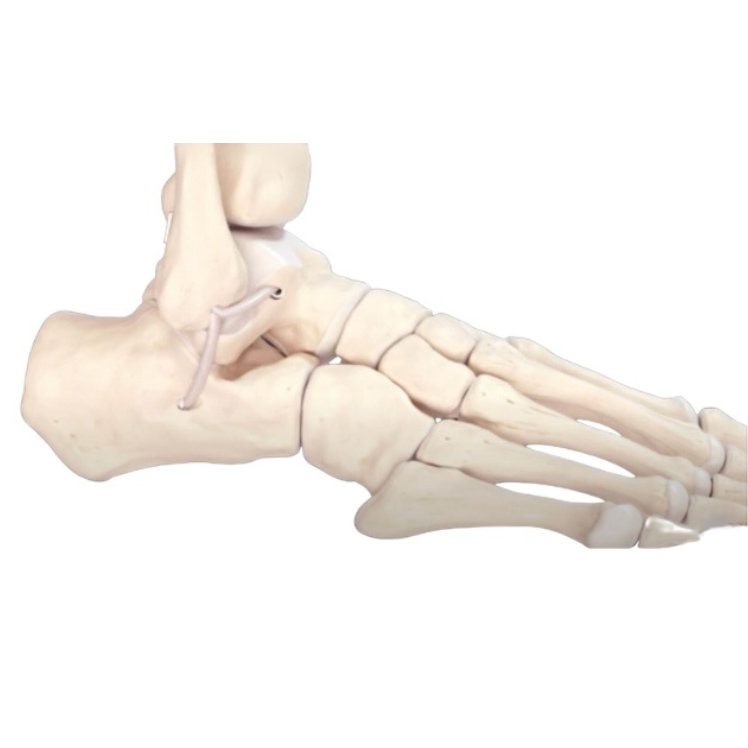
Les reliquats de ligaments rompus sont nettoyés et des tunnels sont réalisés dans les os aux zones d’insertions des anciens ligaments.
Selon le même principe qu’une réparation du ligament croisé antérieur au genou, par une incision à l’avant du tibia de quelques centimètres, le droit interne, un tendon ischiojambier accessoire, est prélevé. Il est ensuite préparé pour avoir l’aspect des ligaments à reconstruire.
Ce nouveau ligament est ensuite passé dans la cheville et fixé aux os selon un trajet permettant de reconstruire les ligaments talo-fibulaire antérieur et calcanéo-fibulaire.
RÉÉDUCATION POSTOPÉRATOIRE
L’appui sur la jambe est possible d’emblée sous couvert d’une botte de marche et soulagé par des béquilles pendant 21 jours.
Cette botte doit être gardée toute la journée.
La reprise de la conduite se fait aux alentours de 6 à 8 semaines et le sport progressivement à partir de 3 mois.
Tout sport de pivot type football, handball, etc. ne peuvent être repris avant 6 mois.
RISQUES ET COMPLICATIONS
Comme tout geste chirurgical cette intervention comporte des risques.
Néanmoins, si votre chirurgien vous propose une intervention c’est qu’il estime que le bénéfice attendu est bien supérieur au risque encouru.
En plus des risques communs à toute intervention chirurgicale et des risques liés à l’anesthésie, il est possible que la zone opérée saigne après l’intervention et qu’il se forme un hématome.
Très majoritairement traité médicalement (glaçage, marche), un hématome très volumineux peu très rarement nécessiter une évacuation ou une transfusion sanguine.
La survenue d’une infection, bien que très rare, est une complication sévère pouvant nécessiter un nettoyage au bloc opératoire ainsi qu’un traitement antibiotique de longue durée.
Un petit caillot sanguin peut se coincer dans les veines de la jambe provoquant une phlébite. Afin de prévenir cette complication, un traitement anticoagulant est prescrit pendant 4 semaines.
Il arrive parfois qu’une petite zone à l’avant du genou reste moins sensible quelques semaines à quelques mois en post opératoire lié à l’écartement d’une branche nerveuse du nerf saphène lors du prélèvements du tendon.
Le même type de symptomatologie peut survenir à l’avant du pied lié à une lésion du nerf fibulaire superficiel passant proche des zones d’incision.
Néanmoins, cette symptomatologie ne gêne en aucun cas la rééducation et la fonctionnalité du genou et de la cheville.
EN BREF










© 2025 par Dr Lou Lequeuche | Mentions légales