CONTEXTE
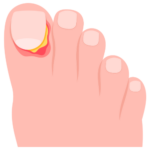
L’hallux valgus est une déformation progressive de l’avant pied intéressant le gros orteil appelé hallux. Il s’agit d’une déformation fréquente touchant environ 10% de la population et à prédominance féminine (1 homme pour 30 femmes environ).
La déformation associe un varus métatarsien, la tête du premier métatarsien vient faire saillie sur le bord médial du pied responsable de « l’oignon » qui gêne dans la chaussure et le gros orteil est dévié vers les autres orteils provoquant un conflit (valgus phalangien).
La faillite de ce gros orteil absorbant normalement une grande partie de l’appui peut entraîner un transfert de l’appui sur la partie latérale sur pied et donc entraîner des douleurs. Ces orteils latéraux peuvent également se rétracter en griffes d’orteils.
Les causes de cette pathologie sont multifactorielles et toutes les origines ne sont pas connues. On distingue néanmoins une part héréditaire dont des facteurs constitutionnels et une part mécanique dont le chaussage. Une chaussure serrée et à talon provoque un conflit mécanique sur le gros orteil qui se déforme.
Les premières descriptions datent du XIVème siècle avec l’apparition des chaussures pointues.
Dans la grande majorité des cas les facteurs mécaniques prédominent et l’âge moyen d’apparition est de 50 ans mais dans le cas de facteurs constitutionnels importants l’apparition peut se faire entre 25 et 30 ans.
Les conséquences de cette pathologie sont liées au conflit qu’entraîne cette déformation. La déformation du pied sans gène associée ne constitue pas une indication opératoire.
La présence de symptômes, tels que la douleur, l’inflammation de la bosse médiale (appelé bursite) ou la difficulté au chaussage constituent le caractère pathologique de cette déformation.
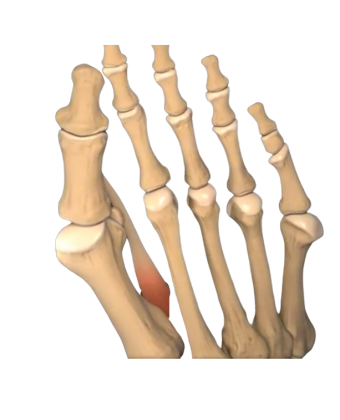
L’hallux valgus est donc une déformation à la fois acquise de manière mécanique et parfois associée à des facteurs constitutionnels, les traitements médicaux tels que les semelles orthopédiques ou attelles nocturnes ne permettent donc jamais de corriger la déformation.
Elles peuvent avoir un intérêt néanmoins pour soulager la douleur dans l’attente d’un geste chirurgical ou si le patient ne veut ou ne peut pas se faire opérer.
Le choix d’une chirurgie correctrice d’hallux valgus n’est pas, comme expliqué plus haut, lié au type de déformation et à sa sévérité mais bien aux conséquences fonctionnelles qu’elle entraîne sur la vie du patient et donc son ressenti de sa pathologie.
La décision de se faire opérer revient donc au patient.
Toute intervention chirurgicale est planifiée avec votre chirurgien au cours d’une consultation afin de discuter de la technique la plus adaptée à votre pathologie et à l’abord chirurgical qui sera entrepris.
L’intervention est également précédée d’une consultation d’anesthésie et d’un bilan préopératoire visant à minimiser le risque de complications postopératoires et une récupération rapide.
INTERVENTION
L’intervention vise corriger la déformation de l’avant pied. Elle passe par une correction osseuse.
L’intervention se déroule lors d’une hospitalisation sur la journée (ambulatoire). La procédure se passe le plus fréquemment sous anesthésie loco régionale (uniquement le pied) ou du bas du corps (rachi-anesthésie). On peut y associer des traitements pour relaxer le patient s’il est anxieux.
Il existe de nombreuses techniques qui répondent au même principe, réaliser des coupes dans les os (ostéotomies) afin de corriger l’axe de l’orteil et la saillie osseuse.
Certaines de ces techniques se réalisent avec une cicatrice plus grande (ciel ouvert) dont l’avantage défendu est une meilleure exposition et un contrôle plus précis de la correction. D’autres se réalisent par des cicatrices millimétriques (per cutanée) dont l’avantage défendu est une agressivité moindre sur les tissus.
Une technique hybride, mini invasive, permet d’obtenir un compromis par des incisions réduites tout en gardant un contrôle visuel.
Le choix de la technique dépend des pratiques du chirurgien et du stade de déformation, l’essentiel repose sur une technique maîtrisée permettant une correction optimale.
RÉÉDUCATION POSTOPÉRATOIRE
Étant donné qu’elle intéresse la partie la plus basse du corps, cette intervention provoque dans tous les cas un œdème important du pied qu’il faut traiter.
Cette période d’œdème est longue, elle peut durer en moyenne 8 à 10 semaines. Les mesures de traitement sont surtout préventives et passent par une surélévation du pied et un glaçage de celui-ci dès que possible ainsi que des techniques manuelles et de kinésithérapie.
L’appui est autorisé immédiatement après l’intervention sous couvert d’une chaussure permettant de décharger le poids de l’avant pied pendant 1 mois. Des soins sont effectués tous les deux jours pendant environ 15 jours.
Généralement la conduite peut être reprise au bout d’un mois. La période d’arrêt de travail classique est d’un mois et demi (à moduler selon la profession du patient).
Le sport peut être repris entre 2 et 3 mois de manière progressive.
RISQUES ET COMPLICATIONS
En plus des risques communs à toute intervention chirurgicale et des risques liés à l’anesthésie, il est possible que la zone opérée s’infecte. La survenue d’une infection, bien que très rare, est une complication sévère pouvant nécessiter un nettoyage au bloc opératoire ainsi qu’un traitement antibiotique de longue durée.
Ce risque est grandement lié à l’intoxication tabagique. Il est donc très fortement recommandé d’arrêter de fumer avant toute prise en charge chirurgicale.
Un petit caillot sanguin peut se coincer dans les veines de la jambe provoquant une phlébite. Afin de prévenir cette complication, la marche avec la chaussure ainsi que la mobilisation du pied et de la cheville doit être favorisée.
Enfin, avec le temps certaines déformations peuvent récidiver notamment lors d’interventions chez des patients jeunes, les techniques de correction évoluant ces récidives sont rares mais toujours possibles, et ne sont pas toujours symptomatiques.
EN BREF









© 2025 par Dr Lou Lequeuche | Mentions légales